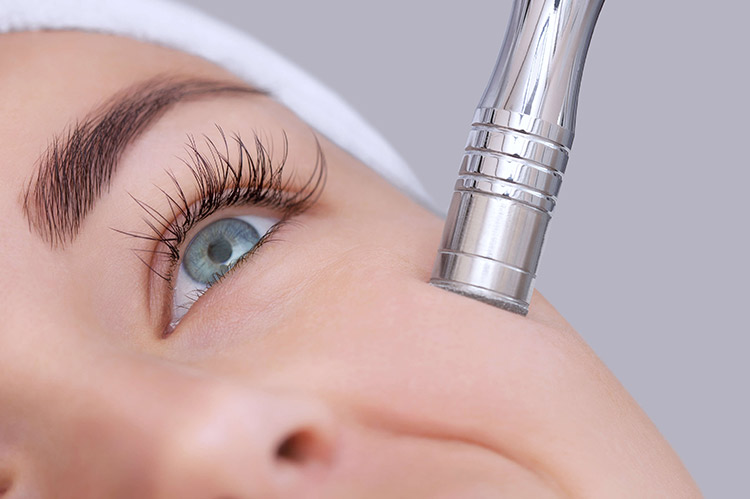
Mikrodermabrazja diamentowa jest zabiegiem, podczas którego wykorzystuje się końcówki zabiegowe pokryte drobinkami twardej substancji, najczęściej diamentem.
Wytwarzane podczas zabiegu podciśnienie zwiększa tarcie końcówki o powierzchnię skóry i powoduje zasysanie złuszczonych martwych komórek naskórka. Wymienne końcówki różnią się kształtem i rozmiarem, aby możliwe było ich dopasowanie do okolic anatomicznych ciała, a także gradacją, która ma wpływ na intensywność zabiegu.
Istotnym efektem mikrodermabrazji diamentowej jest regeneracja drobnych uszkodzeń, wzmocnienie zdolności obronnych skóry, hamowanie rozwoju bakterii odpowiedzialnych za zmiany trądzikowe, poprawa wchłaniania składników aktywnych (zarówno tych z zastosowanych kosmetyków jak i podczas wykonywania zabiegu mezoterapii każdego typu), zmniejszenie ujść gruczołów łojowych, a także zniwelowanie skutków starzenia posłonecznego (ziemista cera, zmarszczki mimiczne, plamy pigmentacyjne).
Zabieg ten jest zalecany dla każdego typu cery, jednak należy zachować ostrożność w przypadku cery naczyniowej. Szczególnymi zaletami zabiegu są bezbolesność, oraz brak zmian na skórze uniemożliwiających życie zawodowe. Mikrodermabrazja diamentowa jest zabiegiem mało inwazyjnym, działającym powierzchownie, dlatego też, aby uzyskać zadowalające efekty należy wykonać serię zabiegów. Po zakończonym zabiegu może wystąpić lekkie zaczerwienienie i obrzęk, a w przypadku intensywniejszych terapii nawet strupki. W przypadku rumienia i obrzęku zmiany ustępują w ciągu 1-2 dni.

Salon kosmetyczny PaWilon Urody
ul. Bytomska 188
41-940 Piekary Śląskie
tel. +48 798-751-181
e-mail: pawilonurody@gmail.com
Wszystkie prawa zastrzeżone – PaWilon Urody Patrycja Wójcik
Wykonanie strony: WARDRIVING.PL | STRONY WWW KATOWICE